** Por Norberto Cabral e Maramelia Miranda
Atenção neuros!!!!! A seguir uma das megatendências tecnológicas em Saúde: mHealth – Mobile Health.
Anotem.
Publicado ASAP na Stroke de Junho de 2015, o artigo do grupo que está envolvido no desenvolvimento deste app, apresentando esta nova estratégia preventiva em AVC, o Stroke Riskometer App.
Contabilizando cerca de quase 2 bilhões de pessoas no mundo com acesso à tecnologia dos smartphones, o potencial desta ferramenta em estratégias preventivas é enorme. Os dados presentes neste novíssimo aplicativo foram baseados em variáveis comprovadamente preditoras de risco do estudo INTERSTROKE, e a fase atual é de término de tradução do aplicativo para mais 13 línguas do globo além do inglês, para que se torne mais acessível a todos.
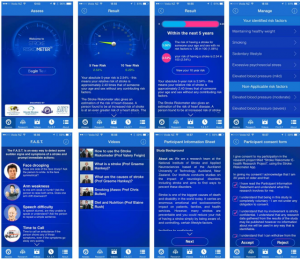
Aos colegas curiosos em testar o aplicativo, podem entrar na plataforma, preencher os dados com seus riscos pessoais, e ao final da inclusão das suas informações, serão convidados a participar do mega estudo do app… E assim poderão fazer parte da população do estudo RIBURST – Reducing the International Burden of Stroke Using Mobile Technology. Incrível!?
Não… Apenas tecnologia “mobile” a serviço da ciencia. Demais!!! Eu já entrei, óbvio! Já estou cadastrada e devidamente incluída no RIBURST!!!
Vejam a minha tela de riscos (abaixo)… Ahrrrr….
Para baixar o aplicativo:::
— iOS (para iPhones and iPads) – //itunes.apple.com/us/app/stroke-riskometer/id725335272?ls=1&mt=8
— Android – //play.google.com/store/apps/details?id=com.autel
Para ver o vídeo curtinho sobre o app, com comentário dos managers do projeto, incluindo Valery Feigin, clique AQUI.
LINKS
Feigin et al, from RIBURST Trial. New Strategy to Reduce the Global Burden of Stroke. Stroke 2015.
Site dos desenvolvedores – Stroke Riskometer
** Dr. Norberto Cabral é da Universidade de Joinville, coordenador do Joinville Stroke Registry e autor de importantes estudos epidemiológicos em AVC do nosso país.