Por Maramélia Miranda **.
Tags: anticorpo anti-amilóide; anticorpo monoclonal; alzheimer; tratamento; donanemab; lecanemab; aducanumab; amilóide cerebral; PET amilóide, estudo TRAILBLAZER AD2, CLARITY AD.
Primeiro, veio o aducanumab. Resultados controversos, aprovação às pressas pelo FDA em 2021, com a polêmica de pedido de demissão coletiva de comitê diretivo dos órgãos reguladores americanos, depois da aprovação a toque de caixa da droga, por causa dos resultados conflitantes de estudos fase 2 e 3.
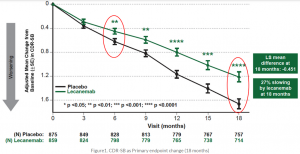
Segundo, o lecanemabe, resultados do estudo CLARITY AD apresentados e publicados em 2022, testado em declínio cognitivo leve (DCL) e demência por Doença de Alzheimer (DA) leve, mostrando lentificação do declínio cognitivo e funcional em cerca de 27% – medidos pela escala CDR (soma de caixas, CDR-SB), além de redução de beta-amiloide no PET e outras melhorias e escalas diferentes. Correria e zumzumzum, resultados modestos também comentados, a questão da segurança, com os eventos de ARIA e desfechos fatais em alguns casos tratados, mas o FDA aprova a droga em janeiro de 2023.
Agora, estudo apresentado com grande expectativa na conferência AAIC 2023 em Amsterdan, esta semana, com publicação concomitante na JAMA, temos o terceiro: Donanemab, outro anticorpo monoclonal antiamilóide, testado no trial fase 3 TRAILBLAZER AD 2, em um total de 1736 pacientes com DCL ou DA inicial, que tinham que ter deposição de tau e beta-amilóide nos PETs basais. O desfecho primário foi uma escala diferente do CLARITY AD, a integrated AD Rating Scale (iADRS), escala cognitiva e funcional com 144 pontos, onde menores escores indicam maior comprometimento. De forma diferente, no TRAILBLAZER, os pesquisadores fizeram PET amilóide e PET tau, e dividiram os sujeitos estudados em população geral e população com depósitos no PET tau classificados como baixo/médio, e fizeram as análises do impacto do tratamento nestes dois grupos. Outra coisa diferente do estudo foi que, atingindo-se uma redução de beta-amilóide pré-planejada pelo PET amilóide, os participantes do grupo ativo de tratamento pararam de receber as infusões EV mensais da droga do estudo, e recebiam placebo. Isso ocorreu em 54% dos pacientes tratados com o anticorpo.
Após 76 semanas, a queda na pontuação da iADRS foi uma média de 3.25 ([95% CI, 1.88-4.62]; P < .001) pontos menor no grupo de tratamento, nos pacientes com depósito de tau baixo e médio, e de média de 2.92 na população geral ([95% CI, 1.51-4.33]; P < .001), significando uma lentificação da progressão da doença de 35% e 22%, respectivamente.
Na escala CDR-SB, após o período de follow-up, a progressão/pontuação foi menor em 0.67 pontos ([95% CI, −0.95 to −0.40]; P < .001) no grupo com depósito de tau baixo e médio, e de 0.7 menor [95% CI, −0.95 to −0.45]; P < .001) no grupo total. Houve 3 mortes no grupo ativo, e uma no grupo placebo, e 24% dos pacientes tratados com o donanemab tiveram alterações de imagem como edema e efusões, sendo 1/4 destes com sintomas.
Em resumo, o uso de donanemab EV em infusões mensais por um período limitado, até o clareamento dos depósitos no PET amiloide, após 76 semanas de seguimento, mostrou um impacto na progressão da doença DCL e DA inicial, de forma significativa e mais proeminente naqueles com PET tau com menor deposição, e quase sem diferenças nos portadores de PET tau com alta deposição (resultados de análise post-hoc).
Este estudo abre um horizonte para: 1) Tentar implementar esta classe de drogas na prática clínica, considerando o alto custo do medicamento, mas com uma previsibilidade de período mais curto, limite de tempo; 2) Fortalece a teoria tauísta, a partir do momento em que demonstra maior benefício da droga aos portadores de menor depósito de tau cerebral; 3) Complica um pouco mais a seleção e critérios para indicar a droga aos pacientes, uma vez que seleciona os pacientes com dois tipos de PET – amiloide e tau.
Enfim.
Esperança. Para os pacientes e suas famílias.
E bronca. Para familiares, governos, gestores de saúde, fontes pagadoras e seguradoras de saúde. Custo será alto, e a logística de indicar, selecionar, seguir a médio e longo prazo, será custosa também.
Vamos ver no que vai dar.