Falam que nós somos encanadores, que não tem o que aprender, que é fácil demais, que é somente dar AAS e clopidogrel, ou mandar abrir o vaso nas primeiras horas, que é baba, moleza…
Mas na hora do pega-pra-capar… A dura verdade é que ficam nos ligando ou mandando mensagens desesperadas, pra dar opinião, na verdade… Pra tirar o colega dos apuros da hora crítica, aquela em que você e só você deve tomar a decisão, naqueles próximos minutos.
Em homenagem a esta sub da Neurologia, a mais emocionante, a mais ágil, mais urgente, mais gratificante, a quer teve mais evolução de tratamentos nas últimas duas décadas, a que tem certamente… O maior corpo de evidências científicas, graças aos inúmeros ensaios clínicos realizados, listamos aqui os artigos must-read de todo interessado nessa bela subespecialidade:::::
Divirtam-se!
.
LINKS
Tatu et al. Anatomy of the circulation of the brain and spinal cord. In: Handbook of Clinical Neurology, 2009
Plus >>> Arquivo com figuras do capítulo Anatomy do Tatu. AQUI.
NINDS Study Group. Tissue Plasminogen Activator for Acute Ischemic Stroke. NEJM 1995.
Hacke et al. Thrombolysis with Alteplase 3 to 4.5 Hours after Acute Ischemic Stroke. NEJM 2008
Adams et al. Prevention of a First Stroke by Transfusions in Children with Sickle Cell Anemia and Abnormal Results on Transcranial Doppler Ultrasonography. NEJM 1998.
Kasner S. Clinical interpretation and use of stroke scales. Lancet Neurology 2006.
Hand et al. Distinguishing between stroke and mimic at bedside. Stroke 2006.
SPARCL Invertigators. High-Dose Atorvastatin after Stroke or Transient Ischemic Attack. NEJM 2006.
Wang et al. Clopidogrel with Aspirin in Acute Minor Stroke or Transient Ischemic Attack. NEJM 2013.
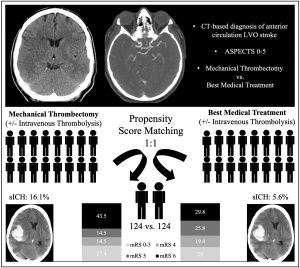
Martins et al. Thrombectomy for Stroke in the Public Health Care System of Brazil. NEJM 2020
Site sobre anatomia e síndromes vasculares: www.louis-stroke.com
…
E por fim, tem que ler estes COM CERTEZA… Guidelines da AHA/ASA (americano) – AQUI
Guidelines da ESO (europeus) – AQUI
Guidelines da ESC (Cardio-Europa) – AQUI